
el esc
é
ptico
43
primavera-verano 2018
E
l mito de que los medicamentos son la tercera
causa de muerte tiene un origen que analiza-
remos en este artículo, aunque su popularidad
vino a partir de que el investigador Peter Gøtzsche
publicara su libro Deadly Medicines and Organised
Crime: How Big Pharma Has Corrupted Healthcare
(‘Medicinas que matan y crimen organizado: cómo
las grandes farmacéuticas han corrompido el sistema
de salud’), de la editorial Radcliffe Pub (Gøtzsche,
2013). Desde entonces ha ido aumentando la popula-
ridad de este investigador, del libro y del mito. En el
libro, en poco menos de media página, el autor afirma:
Nuestros medicamentos nos matan a una esca-
la horrible. Es la prueba inequívoca de que hemos
creado un sistema que está fuera de control. Hay
buenos datos disponibles
1
y lo que concluyo de va-
rios estudios es que alrededor de 100.000 personas
mueren en
ee.uu.
cada año a causa de medicamentos
que tomaron incluso presumiendo que los tomaron
de forma correcta. Otras 100.000 murieron a causa
de errores como tomar una dosis demasiado alta o
usar un fármaco pese a las contraindicaciones. Un
estudio noruego cuidadosamente realizado encontró
que el 9% de aquellos que fallecieron en un hospital
lo hicieron por las medicinas que les suministraron y
otro 9% de forma indirecta
2
. Como sobre un tercio de
las muertes ocurren en hospitales, estos porcentajes
se corresponden con que alrededor de 200.000 nor-
teamericanos mueren cada año.
Si esta cantidad la comparamos con la tasa de falle-
cidos en
ee.uu.
en función de la causa
3
que ofrece el
United States Census Bureau
4
, llegamos a la increíble
conclusión de que, efectivamente, los medicamentos
son la tercera causa de mortalidad en ese país.
¿Pero en qué se basó el Dr. Gøtzsche para dar esos
datos? Si analizamos las cuatro referencias de ese pá-
rrafo, nos damos cuenta de que la cifra está sacada
de un único artículo (Weingart et al., 2000), obviando
los otros tres estudios que el mismo Gøtzsche refe-
rencia en dicho párrafo (Starfield, 2000; Lazarou et
al., 1998; Ebbesen et al., 2001). Pero es que, además,
Gøtzsche no fue a la fuente original en ninguno de
los artículos, sino que, como mal científico, confió en
los datos aportados por sus colegas pese a que estos a
su vez referenciasen a otros cuando daban las cifras.
Si lo hubiera hecho, se habría dado cuenta de que el
artículo de Weingart et al. sacó los datos de contex-
to del artículo escrito por Johnson & Bootman, 1997.
En este último artículo, que se basa en un modelo de
probabilidades, se calculan los costes y la mortalidad
a partir de un artículo previo de los mismos investi-
gadores y que, como veremos, aunque dan la cifra de
197.000 muertes, ellos mismos reconocen que no es la
cifra final de fallecidos, sino que está exagerada.
Esta mala práctica de citar artículos sin leerse la
fuente original también la hizo con su referencia a
Starfield (2000), quien da unas cifras similares. Para
dar esos datos, Starfield se basa a su vez en el artículo
de Lazarou et al. (1998) mencionado anteriormente;
en el de Leape (1992), que habla solo de los errores
El mito de la
tasa
de mortalidad
de los
medicamentos
José Manuel Gómez Soriano
ARP-Sociedad para el Avance del Pensamiento Crítico
¿
Son de verdad los medicamentos la tercera causa de muerte en EE.UU.
?
D
ossier

el esc
é
ptico
44
primavera-verano 2018
quirúrgicos; y en un tercero (Phillips et al., 1998), que
analiza los datos oficiales de mortalidad en hospita-
les de
ee.uu.
El artículo de Leape habla de 11.900
muertos por cirugías innecesarias en
ee.uu.
, aunque
hay que tener cuidado con esta cifra, pues Leape la
extrapola a partir de tratamientos quirúrgicos que no
han sido confirmados por otros médicos, presupo-
niendo que todos ellos eran innecesarios y que, por
tanto, las muertes ocurridas en estas operaciones se
deben a tratamientos que se deberían haber evitado,
cosa que no tiene por qué ser cierta: un tratamiento no
confirmado por otro médico no quiere decir que fue-
se innecesario; simplemente significa que no ha sido
confirmado, pero pudo haber sido incluso un caso de
vida o muerte. También hay que tener en cuenta que
los datos están obtenidos en
ee.uu.
y que, al ser la
sanidad mayoritariamente privada, los médicos tienen
fuertes incentivos para aplicar cuantos más tratamien-
tos mejor y, por lo tanto, estos datos tampoco deberían
ser extrapolables al resto del mundo. Por otra parte,
en el artículo de Lazarou et al. analizan 39 estudios
procedentes de hospitales de
ee.uu.
, a partir de ellos
realizan una extrapolación a todo el país, y obtienen
una cifra de entre 76.000 y 137.000 muertes, conclu-
yendo que las muertes por efectos secundarios de los
medicamentos suponen entre la cuarta y la sexta causa
de mortalidad. Una revisión de este artículo (Kvasz et
al., 2000) concluyó que
El metaanálisis no es válido debido a la heteroge-
neidad de los estudios. Muchos de esos estudios no
recogen los datos necesarios para los cálculos de in-
cidencia. La metodología usada fue seriamente defec-
tuosa y no se puede extraer ninguna conclusión acer-
ca de ratios de incidencia de efectos adversos de me-
dicamentos en la población hospitalizada de
ee.uu.
a
partir del metaanálisis original.
Pero, incluso tomando como válidos los datos de
Lazarou et al., la mayor parte de esa cifra se debería
a suicidios, homicidios, abuso de drogas y accidentes,
y no al consumo de medicamentos tomados de forma
correcta, como afirma Gøtzsche. No obstante, no po-
demos tomar las cifras de Lazarou et al. en serio, pues
se han recogido de estudios basados en unidades de
emergencia y hospitalización, para después extrapo-
larlos a toda la comunidad de pacientes. Es evidente
que una persona que llegue a urgencias, como media,
llegará en una situación más grave que otra que acude
a su médico de cabecera o a un especialista, y estos
últimos pacientes suponen un número mucho mayor
que los que acuden a los servicios de urgencia u hos-
pitalización. Por lo tanto, el estudio está sesgado y el
número real de pacientes con efectos secundarios de-
bería ser bastante menor.
Si estos datos sesgados no fueran suficientes para
descartar las afirmaciones de Gøtzsche, nos damos
cuenta que tanto él como en el artículo de Starfield
ignoran el artículo de Phillips et al., a pesar de que
el propio Starfield lo cita. En dicho artículo muestran
la mortalidad por año en todo
ee.uu.
por distintas ra-
zones, y los efectos adversos exclusivamente achaca-
bles a los medicamentos correctamente administrados
(Adverse effects of drugs in therapeutic use) sería me-
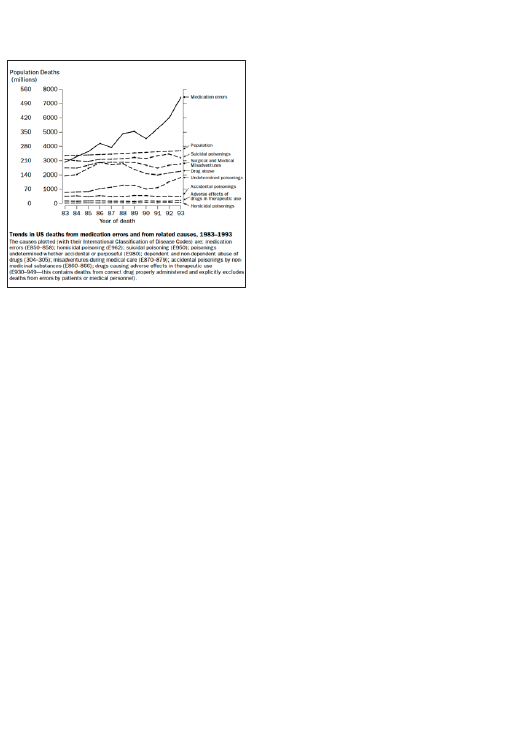
nos de 500 personas, como se muestra en la Fig. 1,
sacada de su artículo.
Además, podemos observar en la figura que la mor-
talidad por los efectos adversos de los medicamentos
se ha mantenido constante durante los diez años del
estudio. No obstante, si incluimos los errores médi-
cos, esta cifra subiría a unas 7.900 personas al año.
Otras causas relacionadas con el sistema sanitario o
los medicamentos son: suicidio u homicidio por me-
dicamentos, abuso de medicamentos con fines recrea-
tivos, errores o accidentes quirúrgicos, errores en el
cuidado de pacientes ingresados o errores en la admi-
nistración en la toma de los medicamentos. No obstan-
te, todas estas causas no son achacables directamente
a los efectos secundarios de los medicamentos toma-
dos de forma correcta, que es lo que afirma Gøtzsche,
pues sería como acusar a la medicina natural de las
muertes producidas por el consumo recreativo de ma-
rihuana, cocaína o heroína, o a la arquitectura de las
consecuencias de los jóvenes que hacen balconing en
Gøtzsche no fue a la fuente original en ninguno de los ar-
tículos, sino que, como mal científico, confió en los datos
aportados por sus colegas.

el esc
é
ptico
45
primavera-verano 2018
verano. Además, de esas muertes al año por efectos
secundarios por medicamentos administrados de for-
ma correcta o por errores médicos, puede que la ma-
yoría se hayan mantenido con vida durante muchos
años gracias a esos mismos tratamientos. No obstante,
incluso sumando los errores médicos y quirúrgicos a
las muertes anuales achacables a los efectos secun-
darios, los números distan en, al menos, un orden de
magnitud de las 200.000 muertes que Gøtzsche afirma
que se producen por esta causa.
El cuarto estudio (Ebbesen et al., 2001) fue un aná-
lisis realizado a partir de 732 expedientes de enfermos
que murieron en un departamento de un hospital de
Noruega. Aparte de que intentar extrapolar los resul-
tados de un único departamento de un único hospital
es bastante arriesgado y podría tener muchos sesgos
—como que a ese departamento se redirigiesen las
personas de mayor gravedad—, obtuvieron una tasa
de mortalidad debida a los efectos secundarios de los
medicamentos del 0,95% de los fallecidos en los hos-
pitales, una tasa muy inferior a la ofrecida por Laza-
rou et al. (1998), que alcanzaba el 6.5% y que nos
daría unos 20.000 fallecidos por los medicamentos,
los cuales también incluirían las causas no atribuibles
a su consumo correcto (suicidios, homicidios, uso
recreativo, errores del paciente en su toma, etc.). No
obstante, y pese a las críticas de la metodología en el
artículo de Lazarou et al. que comentábamos antes,
los autores de este estudio indican que la tasa de mor-
talidad estaría entre 0,9% y 6,5% basándose, precisa-
mente, en el estudio de Lazarou et al. Por otra parte,
remarcan que los medicamentos que provocaron más
fallecidos fueron los de enfermedades cardiovascula-
res, los antitrombóticos y las aminas simpaticomimé-
ticas. De estos tres tratamientos, los dos primeros son
cruciales para la supervivencia de los enfermos; por lo
tanto, de no ser por ellos, estos pacientes, que sufrie-
ron efectos secundarios fatales, seguramente habrían
muerto mucho antes por la enfermedad que padecían.
El otro medicamento pertenece a la familia de las an-
fetaminas, medicamentos que con frecuencia tienen
un uso recreativo, para suicidarse o como mecanis-
mo de homicidio (Sheehan et al., 2013; Bettencourt et
al., 1997). En el estudio de Ebbesen et al. no realizan
ninguna matización ni han hecho ningún esfuerzo por
distinguir qué pacientes de los estudiados se tomaban
los medicamentos correctamente y cuáles los utiliza-
ron de forma incorrecta, incluyendo el suicidio o el
uso recreativo.
Como hemos visto, aunque Gøtzsche se basa en
varios artículos para hacer su afirmación de que la
medicina es la tercera causa de muerte en
ee.uu.
, solo
tiene en cuenta el trabajo de Weingart et al. (2000),
que es justamente el que aporta las cifras más altas,

el esc
é
ptico
46
primavera-verano 2018
ignorando el resto. Pero como hemos explicado, no
es un estudio original, sino que se limita a reprodu-
cir los datos de Johnson & Bootman (1997), que a
su vez, lo único que hace es extrapolar, mediante un
modelo probabilístico, la tasa de fallecidos a partir de
un estudio anterior (Johnson & Bootman, 1995). Pero
para poder extrapolar y saber si dicha extrapolación
es apropiada, aparte de que el modelo debe ser cohe-
rente y ha de evitar los posibles sesgos, se ha de partir
de unos datos de excelente calidad y luego hay que
tratarlos adecuadamente. Este aspecto es tan crucial
que un pequeño error en la fuente puede generar va-
riaciones terriblemente altas en los resultados finales,
ya que estos van a ser multiplicados por el número
de pacientes que fallecen por diversas causas en todo
ee.uu.
, y esta multiplicación puede aumentar las cifras
en varios órdenes de magnitud. Johnson & Bootman
(1995) explican que hicieron una encuesta mediante
una llamada telefónica de 30 minutos a un panel de 15
médicos con experiencia clínica. En estas entrevistas
se pidió a los encuestados que proporcionasen su esti-
mación de la probabilidad de tres resultados terapéu-
ticos negativos debidos a alguna terapia con fármacos
en pacientes en un entorno típico de atención ambu-
latoria general. Se les pidió a continuación que
esti-
masen el porcentaje de pacientes que experimentaron
cada uno de los tres resultados terapéuticos negativos
que requerirían mayor atención y utilización de recur-
sos adicionales de atención de la salud con el objetivo
de calcular también los costes económicos. Si ya es
bastante aventurado realizar una predicción con un
modelo que no ha sido evaluado para comprobar que
representa convenientemente la realidad, imaginemos
que dicho modelo se alimenta con las percepciones
subjetivas de 15 personas. Son bien conocidos entre
los psicólogos y neurocientíficos los sesgos cognitivos
que una persona puede cometer no solo cuando estima
una probabilidad (de hecho, los humanos somos muy
malos estimando probabilidades), sino también recor-
dando o representando la realidad objetiva. Es más,
algo que hay que tener en cuenta en esta metodología
es el sesgo de confirmación, según el cual tendemos
a recordar aquellos eventos más llamativos y obvia-
mos el resto, como pudiese ser perder a un paciente
en comparación con los cientos de pacientes a los que
no les ha ocurrido nada especial. En consecuencia, es
bastante probable que los médicos sobrestimasen los
casos adversos más graves y redujesen la importancia
del resto.
Otro problema del estudio es saber si esos exper-
tos seleccionados son una muestra representativa de
los profesionales médicos que están en contacto con
cualquier tipo de pacientes o existe un sesgo que pue-
da hacer que estos expertos estén en contacto con los
pacientes más graves. Si fuera el segundo caso, habría
una clara sobrestimación y no podría ser extrapolable
al resto de enfermos de
ee.uu.
, como hacen los auto-
res. Si leemos con atención el artículo de Johnson &
Bootman (1995), vemos que, aunque explica parte de
su formación, no nos explica detalladamente el centro
de trabajo donde se encuentran estos médicos; aunque
leemos:
Most panel members (nine of 15) indicated that
their primary practice setting was ambulatory; four
panel members characterized their practice setting as
part of a managed care organization, and two indica-
ted long-term care as their primary setting
5
.
Con esta información podemos concluir por una
parte que 15 expertos no pueden abarcar todas las es-
pecialidades; hay algunas con más tasa de mortalidad
(geriatría) que otras (pediatría o atención primaria),
y conocer este dato es muy importante. En ninguna
parte se indica ni siquiera si sus respectivas especia-
lidades son realmente representativas de toda la pro-
fesión médica. Con los datos que aportan los autores,
únicamente podemos saber que 2 de los 15 trabajan en
unidades de cuidados de enfermos crónicos o discapa-
citados (long-term care), cuyos diagnósticos tienden
a ser peores, con mayor consumo de medicamentos
y mayor mortalidad que la media
6
. No obstante, esta
proporción no se corresponde con la cantidad de pa-
cientes de cada tipo. De los 125 millones de pacientes
Todas las noticias y publicaciones se han retroalimentado
a partir de un único estudio mal elaborado.
el esc
é
ptico
47
primavera-verano 2018
que acuden a consultas externas en
ee.uu.
7
, se estima
que solo 12 millones requieren este tipo de cuidados
8
.
Por lo tanto, la muestra de estos 15 expertos no pue-
de tomarse nunca como representativa de la atención
médica, y sus estimaciones subjetivas estarán a todas
luces sobrestimadas.
En conclusión, Peter Gøtzsche basó su afirma-
ción de que los medicamentos son la tercera causa de
muerte en
ee.uu.
en cinco referencias, de las cuales:
● dos de ellas indican claramente que las tasas de
mortalidad son muy inferiores a las que él estima;
● una no aporta referencias de cómo ha obtenido los
resultados, aunque parece ser una extrapolación de la
otra referencia que utiliza Gøtzsche —los resultados
de Lazarou et al. (1998)— al número de pacientes en
Europa, una referencia puesta en duda por su pobre
metodología;
● otra, la principal, basa sus cálculos en el modelo
probabilístico de Johnson & Bootman (1997), cuyos
datos han sido obtenidos de forma muy subjetiva, sin
un método riguroso y con claros sesgos metodológi-
cos, extrapolando resultados de expertos que no re-
presentan a toda la comunidad médica ni a todas las
áreas de la salud, con sospechas fundadas de que di-
chos expertos están expuestos a un mayor número de
enfermos con problemas graves que la media de los
médicos de
ee.uu.
No contentos con todo esto, y aun dando por válidos
los datos de Johnson & Bootman (1997), en su propio
artículo indican que la cifra de 197.000 fallecidos que
da su modelo —y en la que se basa Gøtzsche para ha-
cer su rotunda afirmación—, se refiere a un supuesto
de posibles pacientes que padecen efectos secunda-
rios graves y a los que no se les aplica ningún tra-
tamiento para corregirlo; pero que, aplicando dichos
procedimientos, la cifra se reduciría aproximadamen-
te en 120.000 personas. O sea, que la auténtica cifra
de fallecidos, según Johnson & Bootman (1997), sería
de unos 89.000, incluyendo todos los sesgos mencio-
nados anteriormente. Esto demuestra que Gøtzsche
no leyó la fuente original o que, directamente, ignoró
las conclusiones de los autores para utilizar la cifra
que más le convenía para sus afirmaciones, ignoran-
do que esa no era la verdadera. Esta cifra, dada por
Johnson & Bootman (1995), ya es menos de la mitad
de la que usa Gøtzsche en su afirmación y, aparte de
su clara sobreestimación, también tenemos que tener
en cuenta que incluye no solo los efectos secundarios,
sino todos los errores médicos, desde un error en una
operación a corazón abierto en la que paciente acaba
de sufrir un ataque cardiovascular y se hubiera muerto
de todas formas, hasta errores en el diagnóstico al no
recetar precisamente el medicamento que al paciente
le hacía falta para sobrevivir. Y si hacemos caso al es-
tudio de Ebbesen et al. (2001), la mayoría de efectos
secundarios fatales se dan en los tratamientos cardio-
vasculares y los antitrombóticos, tratamientos que a
la larga pueden provocar la muerte, pero después de
haber prolongado varios años la vida de los pacientes.
Recordemos que los accidentes cardiovasculares son
la primera causa de muerte en el mundo. Por último,
me gustaría destacar que esta afirmación se basa en
datos que han sido obtenidos en 1995, es decir, de
muchos años atrás, cuando actualmente tenemos tra-
tamientos muchos más efectivos y con menos efectos
secundarios.
No hay que minimizar el problema de exagerar los
datos de mortalidad por medicamentos; esta informa-
ción incorrecta ha llegado no solo a opinión públi-
ca, sino también al Parlamento Europeo, a través de
un memorando escrito para la ue sin otras firmas y
ni referencias («Strengthening Pharmacovigilance to
Reduce Adverse Effects of Medicines»)
9
aunque se
ha podido seguir la pista hasta una directiva del Par-
lamento Europeo sobre farmacovigilancia
10
en donde
aparece (página 52) la referencia a Lazarou et al. y
dicha cifra. Con estas mismas fuentes se publicó en la
revista The Lancet una carta abierta (Archibald et al.,
2011) demostrando que, realmente, todas las noticias
y publicaciones se han retroalimentado a partir de un
único estudio mal elaborado.
Por lo tanto, si recapitulamos, encontramos que las
referencias que el Dr. Gøtzsche se basa para afirmar
Fig. 1: Ratio de muertos por errores médicos, envenenamientos, consumo
de estupefacientes y homicidios por medicamentos desde 1983 a 1993 en
EE.UU., basado en los datos aportados por la United States Census Bureau,
y elaborado por Phillips et al. (1998).
el esc
é
ptico
48
primavera-verano 2018
esa cantidad de fallecidos por los fármacos se fun-
damenta en el artículo de Lazarou et al. (1998) cuya
metodología y extrapolaciones están más que discuti-
das, en trabajos cuyas estimaciones de fallecidos es-
tán considerablemente por debajo de las ofrecidas por
Gøtzsche, y en otros varios basados en el de Johnson
& Bootman (1995). Por lo tanto, y aunque no lo cita
directamente, este trabajo es la clave del mito, y es el
que vamos a analizar a continuación.
Con esto no queremos negar lo evidente: los me-
dicamentos tienen efectos secundarios y, en ocasio-
nes, estos provocan la muerte de los pacientes. Estos
efectos, junto con los errores en la medicación, en el
diagnóstico o en el tratamiento deben reducirse en la
medida de lo posible. Pero es muy importante basar-
se en datos reales, reproducibles y contrastados para
poder tomar las medidas apropiadas. Aparte de que
exageraciones como las que hace Gøtzsche en su li-
bro pueden asustar y alejar al paciente del tratamiento
adecuado y abrazar otras opciones sin ningún tipo de
aval científico o eficacia demostrada, como las pseu-
doterapias.
No obstante, y aceptando la cifra más pesimista de
Johnson & Bootman (1995), 89.000 fallecidos al año,
también tenemos que analizar si el coste de consu-
mirlos es menor que sus beneficios. Es decir, pese a
los posibles efectos adversos de los medicamentos,
¿es mejor utilizarlos porque nos dan mayor esperan-
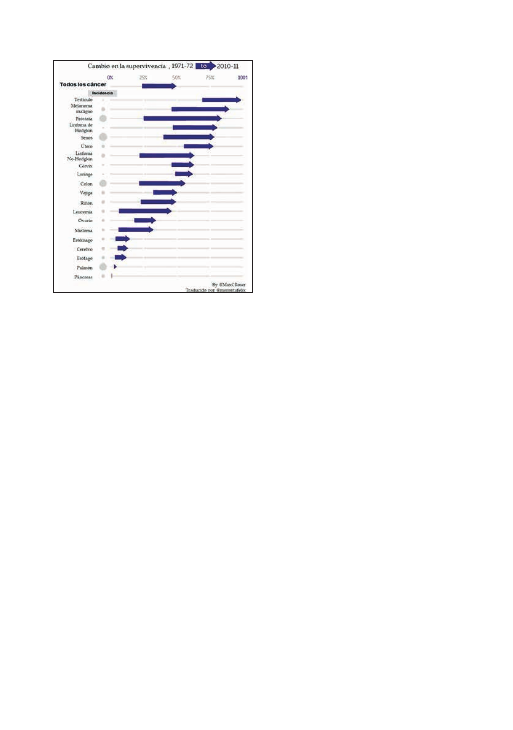
za de vida? Si analizamos la mejora de la esperanza
de vida de las personas de cáncer en estos últimos 40
años vemos claramente que, gracias a los nuevos tra-
tamientos, en el Reino Unido superan la enfermedad
154.244 personas más que en 1971 («Cancer Survival
for Common Cancers», 2015), o sea, que con solo los
nuevos tratamientos de cáncer doblamos la supervi-
vencia a los efectos secundarios y errores médicos de
la estimación más pesimista del resto de tratamien-
tos para todas las enfermedades conocidas en una
población mucho mayor como es la de ee.uu. Y eso
suponiendo que los tratamientos contra el cáncer de
1971 fueran totalmente ineficaces. La Figura 2, obte-
nida del Cancer Research uk, nos da una imagen muy
completa de los avances en la medicina oncológica en
estos últimos 40 años.
Si a eso le sumamos las enfermedades virales, in-
fecciosas, cardiovasculares, la hipertensión, el coles-
terol y un largo etcétera, que mataban a millones de
personas al año, podemos comprobar fácilmente que
los beneficios de la medicina superan ampliamente a
la tasa más pesimista de mortalidad producto de los
efectos secundarios de los medicamentos, los diag-
nósticos incorrectos y demás errores médicos, así
como su uso inadecuado.
Agradecimientos
Isidoro Martínez
Asociación para Proteger al Enfermo de Terapias Pseudo-
científicas (APETP)
ARP-Sociedad por el Avance del Pensamiento Crítico
(ARP-SAPC)
Bibliografía:
Archibald, Kathy, Robert Coleman, and Christopher
Foster. 2011. “Open Letter to UK Prime Minister David Ca-
meron and Health Secretary Andrew Lansley on Safety of
Medicines.” The Lancet 377 (9781):1915.
Bettencourt, B. Ann, B. Ann Bettencourt, and Cyndi
Kernahan. 1997. “A Meta-Analysis of Aggression in the
Presence of Violent Cues: Effects of Gender Differen-
ces and Aversive Provocation.” Aggressive Behavior 23
(6):447–56.
“Cancer Survival for Common Cancers.” 2015. Cancer
Research UK. May 13, 2015. http://www.cancerresear-
chuk.org/health-professional/cancer-statistics/survival/
common-cancers-compared.
Ebbesen, J., I. Buajordet, J. Erikssen, O. Brørs, T.
Hilberg, H. Svaar, and L. Sandvik. 2001. “Drug-Related
Deaths in a Department of Internal Medicine.” Archives of
Internal Medicine 161 (19):2317–23.
“European Commission - PRESS RELEASES - Press
Release - Strengthening Pharmacovigilance to Reduce
Adverse Effects of Medicines.” n.d. Accessed November
6, 2016. http://europa.eu/rapid/press-release_MEMO-08-
782_es.htm?locale=EN.
Gøtzsche, Peter C. 2013. Deadly Medicines and Orga-
nised Crime: How Big Pharma Has Corrupted Healthcare.
Radcliffe Pub.
Johnson, J. A., and J. L. Bootman. 1995. “Drug-Related
Morbidity and Mortality. A Cost-of-Illness Model.” Archives
of Internal Medicine 155 (18):1949–56.
———. 1997. “Drug-Related Morbidity and Mortality
Fig. 2: Mejora de la tasa de supervivencia de cáncer entre 1971-72 y 2010-
11 para distintos tipos de cáncer, según el Cancer Research UK.

el esc
é
ptico
49
primavera-verano 2018
and the Economic Impact of Pharmaceutical Care.” Ame-
rican Journal of Health-System Pharmacy: AJHP: Official
Journal of the American Society of Health-System Phar-
macists 54 (5):554–58.
Kvasz, M., I. E. Allen, M. J. Gordon, E. Y. Ro, R. Estok,
I. Olkin, and S. D. Ross. 2000. “Adverse Drug Reactions
in Hospitalized Patients: A Critique of a Meta-Analysis.”
MedGenMed: Medscape General Medicine 2 (2):E3.
Lazarou, J., B. H. Pomeranz, and P. N. Corey. 1998.
“Incidence of Adverse Drug Reactions in Hospitalized
Patients: A Meta-Analysis of Prospective Studies.” JAMA:
The Journal of the American Medical Association 279
(15):1200–1205.
Leape, L. 1992. “Unnecessary Surgery.” Annual Re-
view of Public Health 13 (1):363–83.
Phillips, D. P., N. Christenfeld, and L. M. Glynn. 1998.
“Increase in US Medication-Error Deaths between 1983
and 1993.” The Lancet 351 (9103):643–44.
Sheehan, Connor M., Richard G. Rogers, George W.
Williams 4th, and Jason D. Boardman. 2013. “Gender
Differences in the Presence of Drugs in Violent Deaths.”
Addiction 108 (3):547–55.
Starfield, B. 2000. “Is US Health Really the Best in the
World?” JAMA: The Journal of the American Medical As-
sociation 284 (4):483–85.
Weingart, S. N., R. M. Wilson, R. W. Gibberd, and B.
Harrison. 2000. “Epidemiology of Medical Error.” BMJ 320
(7237):774–77
Notas:
1 Weingart, S. N., McL Wilson, R., Gibberd, R. W., &
Harrison, B. (2000). Epidemiology of medical error. Wes-
tern Journal of Medicine, 172(6), 390–393.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1070928/
Starfield, B. (2000) Is US Health Really the Best in the
World? JAMA, 284(4):483–485
https://jamanetwork.com/journals/jama/article-abs-
tract/192908
Lazarou J, Pomeranz BH. & Corey PN. (1998) Inciden-
ce of adverse drug reactions in hospitalized patients: a
meta-analysis of prospective studies. JAMA, 279: 1200–5.
https://jamanetwork.com/journals/jama/article-abs-
tract/187436
2 Ebbesen J, Buajordet I, Erikssen J, Brørs O, Hilberg
T, Svaar H, Sandvik L. Drug-related deaths in a de-
partment of internal medicine. Arch Intern Med. 2001; 161:
2317–23
https://jamanetwork.com/journals/jamainternalmedici-
ne/fullarticle/649279
3 http://www.cdc.gov/nchs/fastats/deaths.htm
4 http://www.census.gov/
5 La mayor parte de los miembros (9 de 15) indicaron
que su entorno habitual era de tipo ambulatorio; cuatro
trabajaban para una mutua privada; y dos se dedicaban a
una atención más continuada.
6 https://www.cdc.gov/nchs/data/hus/hus15.pdf#019
7 https://www.cdc.gov/nchs/fastats/physician-visits.htm
8 https://www.caregiver.org/selected-long-term-care-
statistics
9 http://europa.eu/rapid/press-release_MEMO-08-
782_es.htm?locale=EN
10 http://ec.europa.eu/health/files/pharmacos/pharm-
pack_12_2008/pharmacovigilance-ia-vol1_en.pdf






